HERPES - 2015 PROCTOCOLON
Menu principal:
HERPES
APRESENTAÇÕES
Termômetro de que algo não vai bem
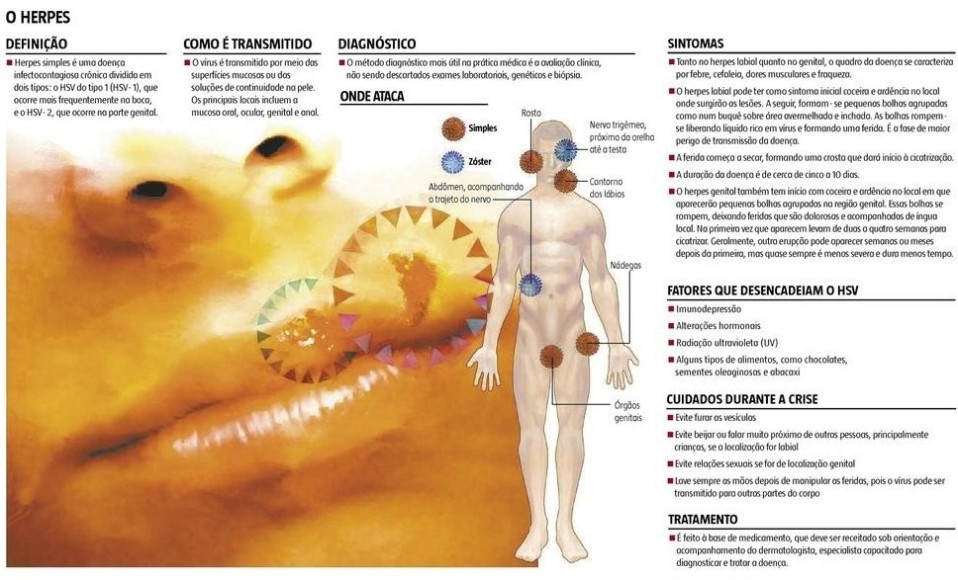
Herpes quase sempre nos lembra as pequenas bolhas em torno dos lábios que incomodam pela vermelhidão, ardência e coceira. E pelo constrangimento. Mas esse é apenas um dos tipos da doença, causada por um vírus que parece banal, mas pode evoluir se não tratada. Apesar do nome comum, há grande diferença entre o herpes simples, que forma vesículas na região labial ou genital, e o herpes zóster.
Segundo o dermatologista Walmar Roncalli de Oliveira, do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (HC/FMUSP), o herpes labial, genital e zóster são provocados por uma classe de vírus chamada herpes vírus humanos (HSV), mas apesar de apresentarem mecanismos de ação semelhantes, eles guardam diferenças clínicas importantes.
O herpes simples tipo 1 está associado, principalmente, ao herpes labial, da mucosa oral e da face. Já o herpes simples tipo 2 está mais ligado ao herpes genital. Entretanto, há casos de herpes labial associado ao herpes simples tipo 2 e vice-versa. Já o herpes zóster é uma doença mais grave, sem relação com o herpes simples, sendo provocada pelo vírus Varicella zoster, o mesmo da catapora.
HERPES LABIAL É alta a incidência de herpes labial. Segundo Roncalli, de 20% a 40% da população mundial apresenta herpes labial recidivante e alguns doentes podem apresentar vários surtos de infecções durante o ano. “Acredita-se que 90% dos adultos apresentem sorologia positiva para o herpes simples tipo 1 (HSV-1)”, alerta.
O baixo nível socioeconômico está associado à alta prevalência da doença. Outros fatores de risco são ser do sexo feminino, ter idade avançada e apresentar infecções frequentes do trato respiratório superior e doenças sistêmicas que diminuem a quantidade de linfócitos, as células de defesa do organismo. A primeira infecção pelo HSV-1 é mais comum em crianças e adultos jovens, mas o herpes labial recidivante atinge mais adultos.
Diversos fatores podem desencadear uma crise de herpes labial. As vesículas podem aparecer depois de um trauma local, exposição solar intensa, febre, infecções do trato respiratório superior, período pré-menstrual, estresse psicológico, cirurgias odontológicas e procedimentos dermatológicos estéticos, como laser e dermoabrasão.
“O mecanismo exato que determina essa reativação é desconhecido, porém é frequentemente associado à diminuição da resposta imunológica. Muitos casos de reativação viral, entretanto, não são associados a nenhum fator desencadeante”, explica o médico do HC/FMUSP. O estresse emocional e físico pode desencadear crises de herpes labial e genital porque provoca diminuição da resposta imunológica do doente portador da infecção, facilitando a reativação do vírus. “A pessoa deve evitar a automedicação por causa dos prováveis efeitos colaterais dos medicamentos, devendo sempre procurar o dermatologista para receber orientação”, alerta Walmar Roncalli.
Nos doentes que já apresentam a infecção, a crise pode ser evitada por meio do tratamento profilático com drogas antivirais como o aciclovir, famciclovir e valaciclovir. “Recentemente, foi lançado no Brasil o Resist, medicamento baseado no aminoácido lisina, com importante ação profilática no controle dos surtos de herpes labial e poucos efeitos colaterais”, adianta. O tratamento visa evitar a replicação do vírus e, assim, diminuir o tempo e a gravidade do surto, uma vez que ainda não existe medicamento que efetivamente destrua o vírus do herpes simples. É importante tratar porque em casos extremos o herpes pode comprometer o sistema nervoso central. As lesões também podem sofrer infecções bacterianas secundárias, agravando o quadro.
A prevenção, por outro lado, é difícil, não só pela altíssima prevalência. “Muitas pessoas têm infecção sem desenvolver lesões na pele ou mucosas. Esses são os chamados portadores assintomáticos, doentes que eliminam, frequentemente, grande quantidade de partículas virais na ausência de lesões clínicas, podendo infectar outras pessoas por meio do beijo, sexo oral ou compartilhamento de copo e talheres”, alerta o especialista.
HERPES GENITAL Pequenas alterações genéticas diferenciam o vírus que causa o herpes genital daquele que provoca o labial. Segundo Estevão Urbano, presidente da Sociedade Mineira de Infectologia, os vírus do herpes são, inclusive, de famílias diferentes. A incidência do vírus causador do herpes genital muda de um lugar para o outro. Onde há menos educação para o sexo seguro e baixa noção de higiene, ele está mais presente. Há pessoas que não manifestam os sintomas e outras que têm crises recorrentes, com a formação de lesões bem características nos genitais. Um exame de sangue é capaz de identificar quem está infectado pelo vírus, mesmo quando não há sintomas. A transmissão pode ocorrer no sexo oral, anal, na penetração vaginal, principalmente se o sexo for feito sem preservativo. Segundo Estevão, as lesões em que a quantidade de vírus é muito grande facilitam a transmissão. Mas o vírus não está apenas nas lesões, pode estar presente também nas secreções genitais. Gestantes portadoras de herpes genital podem contaminar o recém-nascido durante o parto, determinando sequelas neurológicas e oftalmológicas extremamente graves, às vezes irreversíveis.
HERPES ZóSTER Mais comum entre idosos, o herpes zóster é uma consequência tardia da catapora, já que é causado pelo menos vírus. Segundo João Bastos Freire Neto, presidente da Sociedade Brasileira de Geriatria e Gerontologia (SBGG), o Varicela zoster continua adormecido em nosso organismo, estável, próximo à região dos gânglios do sistema nervoso. “A partir dos 50 anos, o organismo passa por um processo chamado imunossenescência, que é o envelhecimento do sistema imunológico. Algumas funções se perdem nesse processo, uma delas a de manter a vigilância sobre o vírus, que corre o risco de ser reativado”, explica. Quando isso ocorre, o vírus causa uma lesão de pele, de aspecto linear, já que segue o trajeto do nervo. “É uma lesão avermelhada, com vesículas e uma dor muito forte, já que o que dói é o nervo, e não as lesões”, explica. O herpes zóster tem mais efeito sobre a qualidade de vida porque pode evoluir para dor crônica, mas se um nervo mais importante for atingido, como o nervo óptico, as complicações podem levar à perda da visão. No ano passado, foi lançada vacina que diminui o risco de herpes zóster em até 60%. Também pode diminuir em até 70% a evolução pra dor crônica. “A população pode se vacinar a partir dos 50 anos, mas principalmente depois dos 60. Um em cada três idosos pode ter herpes zóster”, alerta o geriatra.
• Novo tratamento
Ainda não há cura definitiva para o herpes labial, mas é possível controlar a doença. Pacientes com crises recorrentes ou severas podem recorrer às drogas antivirais para inibir a replicação do vírus e, assim, diminuir o tempo e a intensidade da infecção. Porém, os medicamentos anti-herpéticos têm uma ação limitada no controle das recidivas e o uso frequente pode determinar casos de resistência viral.
O mais novo deles, o cloridrato de lisina, por outro lado, pode ser administrado de forma regular, prolongada e segura pelo fato de o aminoácido estar presente em nossa alimentação, sendo seguro em doses diárias de até 20 vezes as quantias de suplementação diária. “Isso permite usar a lisina com segurança nas infecções, com administração por longos períodos na profilaxia das infecções recidivantes”, explica o dermatologista Walmar Roncalli, do HC/FMUSP.
De acordo com o dermatologista, o medicamento tem resultados importantes quando administrado durante o curso do herpes labial recorrente, mas deve ser ministrado precocemente, no início dos primeiros sintomas, e também de maneira preventiva. “Por apresentar mecanismo de ação supressivo da replicação viral, ele é empregado, principalmente, de forma profilática, diminuindo a frequência das recidivas.”
Segundo o dermatologista Walmar Roncalli de Oliveira, do Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (HC/FMUSP), o herpes labial, genital e zóster são provocados por uma classe de vírus chamada herpes vírus humanos (HSV), mas apesar de apresentarem mecanismos de ação semelhantes, eles guardam diferenças clínicas importantes.
O herpes simples tipo 1 está associado, principalmente, ao herpes labial, da mucosa oral e da face. Já o herpes simples tipo 2 está mais ligado ao herpes genital. Entretanto, há casos de herpes labial associado ao herpes simples tipo 2 e vice-versa. Já o herpes zóster é uma doença mais grave, sem relação com o herpes simples, sendo provocada pelo vírus Varicella zoster, o mesmo da catapora.
HERPES LABIAL É alta a incidência de herpes labial. Segundo Roncalli, de 20% a 40% da população mundial apresenta herpes labial recidivante e alguns doentes podem apresentar vários surtos de infecções durante o ano. “Acredita-se que 90% dos adultos apresentem sorologia positiva para o herpes simples tipo 1 (HSV-1)”, alerta.
O baixo nível socioeconômico está associado à alta prevalência da doença. Outros fatores de risco são ser do sexo feminino, ter idade avançada e apresentar infecções frequentes do trato respiratório superior e doenças sistêmicas que diminuem a quantidade de linfócitos, as células de defesa do organismo. A primeira infecção pelo HSV-1 é mais comum em crianças e adultos jovens, mas o herpes labial recidivante atinge mais adultos.
Diversos fatores podem desencadear uma crise de herpes labial. As vesículas podem aparecer depois de um trauma local, exposição solar intensa, febre, infecções do trato respiratório superior, período pré-menstrual, estresse psicológico, cirurgias odontológicas e procedimentos dermatológicos estéticos, como laser e dermoabrasão.
“O mecanismo exato que determina essa reativação é desconhecido, porém é frequentemente associado à diminuição da resposta imunológica. Muitos casos de reativação viral, entretanto, não são associados a nenhum fator desencadeante”, explica o médico do HC/FMUSP. O estresse emocional e físico pode desencadear crises de herpes labial e genital porque provoca diminuição da resposta imunológica do doente portador da infecção, facilitando a reativação do vírus. “A pessoa deve evitar a automedicação por causa dos prováveis efeitos colaterais dos medicamentos, devendo sempre procurar o dermatologista para receber orientação”, alerta Walmar Roncalli.
Nos doentes que já apresentam a infecção, a crise pode ser evitada por meio do tratamento profilático com drogas antivirais como o aciclovir, famciclovir e valaciclovir. “Recentemente, foi lançado no Brasil o Resist, medicamento baseado no aminoácido lisina, com importante ação profilática no controle dos surtos de herpes labial e poucos efeitos colaterais”, adianta. O tratamento visa evitar a replicação do vírus e, assim, diminuir o tempo e a gravidade do surto, uma vez que ainda não existe medicamento que efetivamente destrua o vírus do herpes simples. É importante tratar porque em casos extremos o herpes pode comprometer o sistema nervoso central. As lesões também podem sofrer infecções bacterianas secundárias, agravando o quadro.
A prevenção, por outro lado, é difícil, não só pela altíssima prevalência. “Muitas pessoas têm infecção sem desenvolver lesões na pele ou mucosas. Esses são os chamados portadores assintomáticos, doentes que eliminam, frequentemente, grande quantidade de partículas virais na ausência de lesões clínicas, podendo infectar outras pessoas por meio do beijo, sexo oral ou compartilhamento de copo e talheres”, alerta o especialista.
HERPES GENITAL Pequenas alterações genéticas diferenciam o vírus que causa o herpes genital daquele que provoca o labial. Segundo Estevão Urbano, presidente da Sociedade Mineira de Infectologia, os vírus do herpes são, inclusive, de famílias diferentes. A incidência do vírus causador do herpes genital muda de um lugar para o outro. Onde há menos educação para o sexo seguro e baixa noção de higiene, ele está mais presente. Há pessoas que não manifestam os sintomas e outras que têm crises recorrentes, com a formação de lesões bem características nos genitais. Um exame de sangue é capaz de identificar quem está infectado pelo vírus, mesmo quando não há sintomas. A transmissão pode ocorrer no sexo oral, anal, na penetração vaginal, principalmente se o sexo for feito sem preservativo. Segundo Estevão, as lesões em que a quantidade de vírus é muito grande facilitam a transmissão. Mas o vírus não está apenas nas lesões, pode estar presente também nas secreções genitais. Gestantes portadoras de herpes genital podem contaminar o recém-nascido durante o parto, determinando sequelas neurológicas e oftalmológicas extremamente graves, às vezes irreversíveis.
HERPES ZóSTER Mais comum entre idosos, o herpes zóster é uma consequência tardia da catapora, já que é causado pelo menos vírus. Segundo João Bastos Freire Neto, presidente da Sociedade Brasileira de Geriatria e Gerontologia (SBGG), o Varicela zoster continua adormecido em nosso organismo, estável, próximo à região dos gânglios do sistema nervoso. “A partir dos 50 anos, o organismo passa por um processo chamado imunossenescência, que é o envelhecimento do sistema imunológico. Algumas funções se perdem nesse processo, uma delas a de manter a vigilância sobre o vírus, que corre o risco de ser reativado”, explica. Quando isso ocorre, o vírus causa uma lesão de pele, de aspecto linear, já que segue o trajeto do nervo. “É uma lesão avermelhada, com vesículas e uma dor muito forte, já que o que dói é o nervo, e não as lesões”, explica. O herpes zóster tem mais efeito sobre a qualidade de vida porque pode evoluir para dor crônica, mas se um nervo mais importante for atingido, como o nervo óptico, as complicações podem levar à perda da visão. No ano passado, foi lançada vacina que diminui o risco de herpes zóster em até 60%. Também pode diminuir em até 70% a evolução pra dor crônica. “A população pode se vacinar a partir dos 50 anos, mas principalmente depois dos 60. Um em cada três idosos pode ter herpes zóster”, alerta o geriatra.
• Novo tratamento
Ainda não há cura definitiva para o herpes labial, mas é possível controlar a doença. Pacientes com crises recorrentes ou severas podem recorrer às drogas antivirais para inibir a replicação do vírus e, assim, diminuir o tempo e a intensidade da infecção. Porém, os medicamentos anti-herpéticos têm uma ação limitada no controle das recidivas e o uso frequente pode determinar casos de resistência viral.
O mais novo deles, o cloridrato de lisina, por outro lado, pode ser administrado de forma regular, prolongada e segura pelo fato de o aminoácido estar presente em nossa alimentação, sendo seguro em doses diárias de até 20 vezes as quantias de suplementação diária. “Isso permite usar a lisina com segurança nas infecções, com administração por longos períodos na profilaxia das infecções recidivantes”, explica o dermatologista Walmar Roncalli, do HC/FMUSP.
De acordo com o dermatologista, o medicamento tem resultados importantes quando administrado durante o curso do herpes labial recorrente, mas deve ser ministrado precocemente, no início dos primeiros sintomas, e também de maneira preventiva. “Por apresentar mecanismo de ação supressivo da replicação viral, ele é empregado, principalmente, de forma profilática, diminuindo a frequência das recidivas.”
Avanço da infecção desvendado
Em um outro estudo, pesquisadores do Reino Unido desvendaram um mecanismo essencial para que o vírus do herpes infecte novas células e assim se mantenha mais forte dentro do organismo. Segundo os pesquisadores, o micro-organsimo escapa do núcleo da célula hospedeira logo após se replicar. No caminho para a nova estrutura que vai invadir, ele recebe a proteção de duas proteínas, a pUL 31 e a pUL34, que interagem e formam uma espécie de capa, que recobre e protege o vírus.
De acordo com os autores de dois artigos que descrevem essa ação, ambos publicados na revista Cell, a descoberta pode ajudar na elaboração de novas técnicas de combate tanto ao herpes quanto a outras doenças. “Conhecer esse mecanismo abre uma porta para estudos voltados a identificar se há outros tipos de vírus e moléculas que são transportados para fora do núcleo da mesma maneira. Além disso, permite pensar em compostos capazes de inibir a síntese dessas proteínas e, dessa forma, impedir o escape viral e o avanço da infecção”, afirmou, à agência da Fundação de Amparo à Pesquisa do Estado de São Paulo (Fapesp), Juliana Cheleski Wiggers, brasileira integrante da equipe de pesquisadores liderada por Kay Grünewald, da Universidade de Oxford.
Os cientistas explicam que o vírus da herpes é um parasita celular e, para se multiplicar, precisa infectar a célula-alvo e introduzir seu material genético. Com essa reprodução, ele consegue controlar o metabolismo celular. “Esse processo de saída é crucial para o avanço da infecção, por isso dizemos que é o estágio mais infectivo do ciclo de vida viral. Muitos vírus conseguem escapar pelos poros nucleares, o que é impossível para o HSV, porque ele é muito grande”, complementou Wiggers à Fapesp.
Herpes silenciado
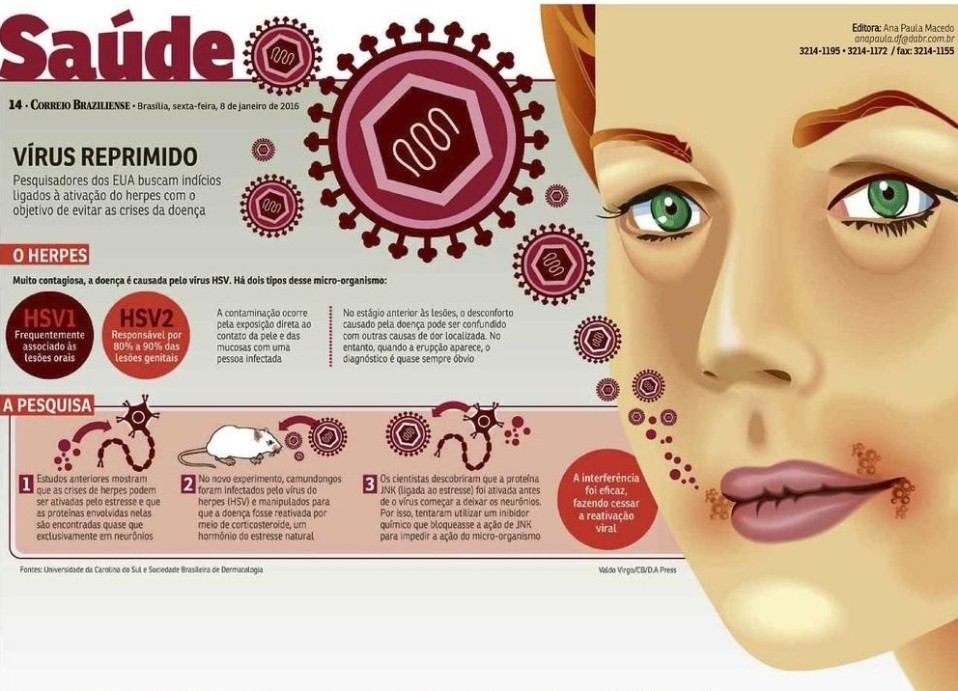
Uma das infecções virais mais comuns, o herpes é conhecido pela eclosão das crises em períodos de estresse. O mecanismo por trás do elo entre os dois fenômenos, porém, não é completamente conhecido. Um estudo recentemente divulgado por pesquisadores dos Estados Unidos deixa esse vínculo menos obscuro. Em experimentos com ratos infectados pelo vírus HSV, o causador das formas mais comuns do herpes, eles identificaram um esquema cerebral ligado à doença e conseguiram impedir que ela se manifestasse novamente nos animais.
A aposta na análise do cérebro deu-se porque estudos anteriores apontam que o vírus do herpes se instala nos neurônios pelo fato de serem células resistentes do corpo. “Nossa colega, a doutora Anna Cliffe, interessou-se pela ideia de que o HSV pode tirar vantagem da capacidade de sobrevivência a longo prazo dos neurônios e usá-los como hospedeiros, podendo se esconder neles por muitos anos”, destacou ao Correio Mohanish Deshmukh, professor do Departamento de Biologia Celular e Fisiologia da Universidade de Carolina do Norte e um dos autores do novo trabalho.
Deshmukh juntou-se a Cliffe para desvendar essa manobra do micro-organismo e identificar como e em quais situações ele sai do esconderijo. Para isso, utilizaram camundongos infectados pelo vírus e simularam situações de tensão usando corticosteroide — o hormônio do estresse natural. “Quando o nosso corpo está estressado, liberamos altos níveis de corticosteroides. Então, usá-lo nessa experiência foi uma boa maneira de imitar o que poderia acontecer no organismo”, explicou, em comunicado à imprensa, Anna Cliffe, pesquisadora da Universidade de Carolina do Norte e também autora do trabalho.
Observando os animais, os investigadores descobriram que a proteína JNK — também ligada aos episódios de estresse — foi ativada antes de o vírus começar a deixar os neurônios. Com base nessa informação, resolveram interferir no mecanismo. “Usamos inibidores químicos para cessar a atividade da JNK e uma tecnologia que ajudou a acabar com as proteínas dos neurônios, a DLK e a JIP3, que são necessárias para ativar a JNK”, explicou Deshmukh.
As intervenções obtiveram sucesso e, segundo os cientistas, o resultado pode contribuir para o desenvolvimento de novos tratamentos em humanos. “Também ajuda a explicar por que o estresse celular pode causar a reativação do vírus. Esperamos que novos tratamentos possam ser desenvolvidos com base na inibição da DLK e JIP3 no futuro”, complementou Deshmukh.
Como o HIV
Para Gustavo Guida, geneticista do Laboratório Exame, em Brasília, o comportamento do HSV observado pelos pesquisadores norte-americanos pode ser comparado ao de outros micro-organismos. “O que foi observado é que, quando existe um ambiente propício para o herpes se manifestar, como a ativação de JNK, ele age. Fica escondido nos neurônios até observar uma oportunidade. É a mesma coisa que muitos vírus fazem, inclusive o HIV”, detalha.
O próximo passo dos pesquisadores é testar a técnica em outros animais para saber se a estratégia utilizada nos experimentos com ratos pode se repetir. “Estamos, agora, examinando o papel da via JNK em modelos de animais com latência pequena do HSV. Investigaremos ainda os mecanismos de ativação e reativação de JNK. Nós também estamos interessados em examinar esse fenômeno em neurônios humanos”, adianta Deshmukh.
Se confirmados os efeitos em pessoas, avalia Guida, a estratégia poderá simplificar o tratamento do herpes e torná-lo mais eficaz. “A possibilidade de usar inibidores para interromper a ação de JNK ou das duas proteínas necessárias para a sua ativação pode ser uma opção mais simples de terapia e que também trará menos efeitos colaterais. Seria uma alternativa aos antivirais, usados com o objetivo de agredir o vírus. Essa nova estratégia apenas impede um procedimento de ativação dele”, compara.
O geneticista explica que essa linha de tratamento tem crescido no campo científico, inclusive no combate à Aids. Em vez de atacar o vírus diretamente para eliminá-lo, o medicamento cria condições para que ele não consiga agir no paciente infectado. “Atualmente, a busca por maneiras de interferir em processos de um micro-organismo se mostra muito mais atraente do que o ataque ao vírus. Não só pela eficiência, mas também porque, em grande parte das vezes, evita procedimentos caríssimos”, diz.
Prevenção
Para prevenir o herpes é necessário evitar o contato com pessoas que possuem a doença no momento em que elas estão lesões aparentes. Para os indivíduos infectados, resta agir para evitar que as lesões retornem. Para isso, é importante saber os fatores que podem fazer com que as crises surjam. Elas geralmente são causadas por fatores de estresse, como febre, sol, período menstrual e mudanças hormonais, além da exposição a determinados medicamentos.
Herpes zoster
Outro tipo de herpes recorrente na população é a zoster, conhecida como cobreio ou zona. Essa enfermidade infecciosa é causada pelo mesmo vírus que provoca a catapora (varicela). Apesar de ter o mesmo nome, a herpes zoster e a herpes simples são doenças distintas. A exposição ao vírus varicela ocorre geralmente na infância, mas, mesmo com a cura da catapora, ele pode permanecer “escondido” no organismo e pode se manifestar anos depois, quando ocorre alguma falha do sistema imunológico. A reativação do vírus provoca sintomas como bolhas avermelhadas em partes distintas do corpo. O tratamento geralmente é feito com antivirais.